子どもの目の病気
子どもの目の病気について

斜視、弱視、先天性鼻涙管閉塞など子どもの眼疾患の診療も行っています。
当院には視能訓練士(国家資格)が在籍しており、子供の良好な視機能発達が得られるよう体制を整えております。
子どもの視力発達について
生まれたばかりの赤ちゃんの視力は、明かりがぼんやりとわかる程度のものです。しかし、ママやパパの顔を見つめたり、玩具で遊んだりしているうちに、視力は徐々に発達していきます。また、視力の一つに両目で物体を見て遠近感を把握する能力(両眼視)というものがありますが、この能力は生後1年くらいまでに発達します。そして、10歳頃になると視力は完成し、大人と同程度に見えるようになります。
気になることがあったら早めに受診を
視力が発達途上にある期間に、目に何らかのトラブルや病気が生じると、視覚がうまく発達しなくなるケースがあります。しかし、子どもは目に異常があっても、それを言葉では表現できません。目が痒い、痛いなどと言うことも無ければ、目が見えているかどうかについても語りません。片目だけが見えていない状態にあったとしても、日常生活には支障が起こらず、お子様本人は何ら不都合を訴えないので、周囲の大人が気づいてやる必要があります。こうしたことを踏まえ、お子様の目のことで少しでも気になることが出てきましたら、早めに受診なさってください。
こんな様子に気づいたら眼科を受診しましょう
- まぶたが開かない
- 目が揺れるようだ
- よく眩しそうに目を閉じる
- 黒目が白かったり、茶目が灰色だったりして、目の色が不自然
- テレビや玩具を極端に近づいて見る
- 目を細めて物を見る
- おかしな目つき(上目づかいや横目づかいなど)をする
- 何かにぶつかりやすかったり、転びやすかったりする
- フラッシュを焚いて写真を撮ると、片方の目だけ違う色に光って写る
- フラッシュを焚いて写真を撮ると、いつも同じ目が光って写る
- 健診で精密検査が必要と言われた など
斜視
両目の視線は、普通見つめる対象に向かって揃っていますが、片目の視線が対象から逸れている状態を「斜視」と言います。簡単に言えば、右目と左目の向いている方向が病的にずれていることです。斜視は、視線のずれる方向によって、内斜視、外斜視、上・下斜視などに、それぞれ分けられます。
- 内斜視
- 内斜視とは、片目が対象を注視している時に、他方の目が内側(鼻側)にずれている状態を言います。
- 外斜視
- 外斜視とは、片目が対象を注視している時に、他方の目が外側(耳側)にずれている状態を言います。
- 上・下斜視
- 上下斜視とは、片目の視線が対象を向いている時に、他方の目の視線が上方または下方にずれている状態を言います。上・下斜視によって、小児では両眼視機能の発達が阻まれたり、頭を傾ける頭位異常を起こしたりします。学童期~成人になると、複視が主な症状になります。
見た目だけの問題ではない
斜視では、両眼視機能(両目で同時に物を見る能力)が障害されるため、精密な立体感や奥行き感が低下します。小児は視覚の発達期にあるため、この時期に斜視があると、両眼視機能の発達が阻まれたり、弱視を伴ったりします。また、成人では糖尿病や高血圧、頭蓋内疾患や頭部外傷などによって急に斜視が起こることがあります。その場合は、複視(物がダブって見えること)が現れます。このように斜視は見た目だけの問題でなく、感覚器官としての不具合も引き寄せる可能性のある疾患なのです。
斜視の治療
経過観察や専用の眼鏡による治療を行っても変化が無いような場合は、目の位置を正常にするための手術を行います。目に付着している6つの筋肉のうちの上下内外に動かす4つの筋肉(上直筋、下直筋、内直筋、外直筋)を手術で操作し、目の方向を整えます。主に下表のような手術法が行われています。
- 短縮法
- 筋肉を切って縮めることによって目を動かす方法で、例えば内直筋を短くすると、目は内側に動きます。
- 後転法
- 筋肉を付着部で外し、今までの付着部よりも後ろ側、すなわち、筋肉を緩める方向に付け替えることによって目を動かす方法で、例えば内直筋を後転すると、目は外側に動きます。
- 短縮法と後転法の併用
- 例えば内直筋を短縮し、外直筋を後転すると、より大きく目を内側に動かせます。
弱視
弱視とは、片目または両目の視力障害のことで、視力の発達期において正常な視覚刺激を経験しなかったことや視覚刺激のアンバランスにより生じます。原則的に、眼球そのものに異常は認められません。弱視では、メガネをかけたり、訓練したりすることで視力が良くなる可能性があります。ただ、弱視は視力の発達に重要な時期である10歳頃まで(感受性期)を過ぎると、治療に反応しづらくなることが知られています。
弱視の原因
生まれた時点から3歳くらいまでの間に、片方の目のまぶたが下がったままだったり(眼瞼下垂)、黒目の中心部が濁っていたり(角膜混濁や白内障)、片方の目の位置がずれていたり(斜視)、右目と左目の屈折度数の差が大きいためにきちんと網膜にピントが合わなかった(不同視)、といった場合などに弱視は起こってきます。
弱視の治療
- メガネをいつもかけておく
- 弱視の治療は、弱視の種類や発生時期によって異なってきますが、どのようなタイプの弱視であっても、屈折異常がある場合はメガネをかけて網膜の中心窩に焦点を合わせ、鮮明な像が結ばれる状態を保ち、視力の発達を促進することが大切です。いったん視力が発達して安定すれば、元に戻るようなことはありません。なお、子どもの屈折度数は成長とともに変化していきますので、定期的なチェックをして適切な度数のメガネに変更することも忘れてはなりません。
- 視力の良いほうの目を隠して悪いほうの目でしっかり見る(遮閉訓練)
- メガネをかけるだけで視力が改善しない場合は、同時に遮閉訓練を行います。遮閉訓練は、視力の良いほうの目に遮閉具(アイパッチ)を付け、視力の悪いほうの目でしっかり見るように促す訓練です。遮閉具を嫌がる場合は、お子さんの好きなキャラクターを遮閉具に書いたり、シールを貼ったりします。また、メガネをかけている場合は、メガネの上から布製の遮閉具を付けるなどの工夫をしてみましょう。
はやり目
「はやり目」とは俗称であり、流行性角結膜炎のことです。これはウイルス性結膜炎の一種で、アデノウイルスという病原体によって発症します。はやり目の発症は夏季に多く、また1~5歳くらいの子どもに多いとされていますが、成人を含む幅広い年齢層に見受けられます。
はやり目の症状
症状としては、結膜が充血し、たくさんの目やにや涙が出て、まぶしい、目が痛む、などの症状を伴うこともあります。アレルギー性結膜炎とは違い、痒みはほとんどありません。耳の前や顎の下にあるリンパ節が腫れることもありますし、結膜(白目の一番表面を覆っている粘膜)に白い炎症性の膜が生じることもあります。特に小さなお子さんに生じやすいようです。この病気の潜伏期は約1週間~10日です。最初は片目だけに発症しても、数日のうちに、もう片方に症状が出ることがあります。通常、発症してから約1週間後に病状のピークが来て、その後次第に改善していきます。炎症が強い場合ですと、黒目の表面に点々と小さな濁りが発生することがあります(角膜炎)。これは時間の経過とともに徐々に消失していきますが、ステロイドの目薬を使うことがあります。
はやり目の治療
特効薬はありませんが、不快な症状を和らげる目的で、炎症を鎮める非ステロイド性抗炎症点眼薬やステロイド点眼薬が使用されます。また、抵抗力が落ちている結膜に細菌が感染しないように、抗菌点眼薬が予防的に使用されるケースもあります。症状は、ウイルスに対する体の抵抗力がついてくるに従って徐々に治まり、通常は3週間~1ヶ月くらいで完治します。
はやり目の感染予防
はやり目は、「学校保健安全法」により、感染力が無くなったと医師が判断するまでは学校に登校できない疾患に指定されています。大人の場合も、感染を広げないために出社は控えます。アデノウイルスは、非常に伝染性の強いウイルスであり、主に手を介して伝染します。はやり目を家族等にうつさないために、以下の点に注意しましょう。
- 手で目をこすらない
- 目を手やタオルで拭かず、ティッシュペーパーなどの使い捨てを利用する
- 患者さんとそれ以外の人で、手や顔を拭くタオルを別々にする
- 患者さんもその家族も、流水でよく手を洗うようにする
- 入浴の際は、患者さんが最後に入る など
仮性近視
子どもの近視では、一時的な調節麻痺や緊張状態からくる仮性近視の場合があります。これは、本当の近視ではなく、近くを見続けることで水晶体が緊張状態になって膨らんでしまい、遠くの物が見えなくなっているのです。一時的に近視になりますが、治療が可能です。
こどもの近視について
近視人口が急増しています

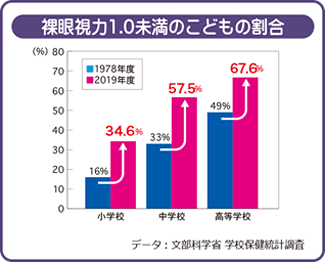
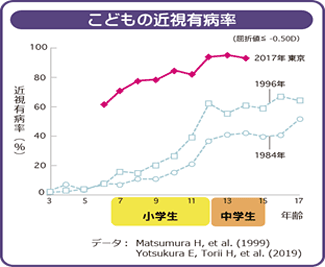
近年、近視の人が非常に増えています。これは日本だけでなく世界的な傾向でMyopic boom(近視の激増)と呼ばれています。特に、日本、中国、香港、シンガポールなどの東アジア諸国で近視が増えています。文科省の統計では、視力1.0未満の割合は昭和50年代と平成24年を比較すると平成24年では約10%増加しています。2018年の東京都の調査では、近視児童の割合が小学生77%、中学生95%と急増しています。中高生も2~3人に1人は裸眼視力0.3以下で、成人の約半数が近視といわれ、日本は近視大国となっています。
近視はどんな状態なのでしょうか?
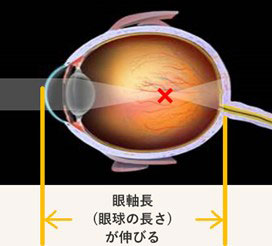
生まれてから小学校に入る前までは遠視の状態ですが、8歳くらいまでに、正視(遠視でも近視でもない状態)になります。通常、近視が進む場合、8歳から進みます。近視が進むと下図のように眼軸長(眼球の長さ)が延びて、ピントが網膜の手前にずれ、遠くが見えなくなります。近視が強くなるほど眼軸が伸びていきます。
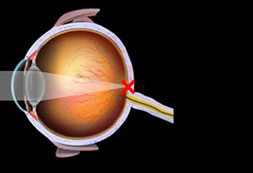
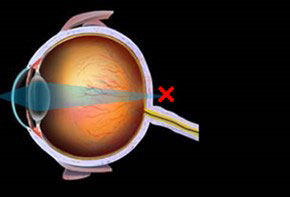
正視の眼
遠方から来た光の焦点が網膜にある。
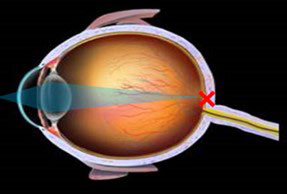
近視の眼
眼球が長いため、光の焦点が網膜の手前にある。
眼底に異常がなく、矯正視力が良いものを単純近視と呼びます。強度近視(-6D以上)の強い近視では何らかの異常が眼に起こるといわれています。視力に大切な黄斑部(網膜の中心部)に異常がある近視を病的近視と呼びます。近視が強くなると病的近視が増え、将来、視機能の低下が心配されます。
近視の原因について
進行原因には、遺伝的なものと環境的なものとがあります。近視の著しい増加には、長時間の近距離作業や戸外活動時間の減少などの環境変化が深く関係しています。
- 遺伝(親が近視の場合、子供も近視になりやすい)
- 遠視性ラグ(遠視性デフォーカス)
近距離で眼を長時間使うと、調節力が低下し、焦点が網膜面の後方(遠視側)にずれやすくなり、物がぼやけて見えます。これを遠視性デフォーカス(遠視性のボケ)と言います。
遠視性のボケを解消するため眼球が長くなり、近見時に網膜に鮮明な像が映るようにするメカニズムが働きます。遠視性のボケ状態が慢性化すると、眼球が延びて近視が進行します。近視が進むと遠見視力が低下するだけでなく、眼球が延びて強膜や網膜などの眼の組織が過剰に伸展・菲薄化するため、いろいろな眼の病気の原因になります。
近距離作業による眼球の変化
近見時、遠視性のボケで焦点が後方にずれる。

焦点がずれないように眼球が伸びる。
なぜ近視の進行を抑えないといけない?
近視が強くなり、強度近視以上になると視力を脅かすいろいろな眼の病気が起こりやすくなるためです。
近視と関係がある病気
- 黄斑(網膜の中心部で視力に大切な場所)の変性
- 黄斑委縮
- 黄斑円孔
- 網膜分離
- 新生血管黄斑症
- 緑内障
- 網膜剥離
日本でも近視は失明原因の第5位~6位で、中国では失明原因の第1位になっています。特に、-8.0Dより強い近視(強度近視)では、その80%に何らかの眼障害が起こると考えられています。視力や視機能が非常に低下すると日常生活や仕事にも支障が出ます。
小児の早い時期から近視になっている人は、近視の進行速度が速く、強度近視や極度近視に進みやすいので、近視の進行を抑える治療を積極的に受けたほうがよいと言われています。
近視の予防法
紫光をできるだけ浴びる。

- 1日2時間は外で過ごすようにする。
近視の進行を30%抑制します。庭やベランダでもよいです。 - 学校の休み時間はできるだけ外で遊ぶ。
- 通常のガラスは紫光をカットするので、窓はなるべく開けるようにする。
調節筋の負担を減らす

- 読書する時は眼から30cm以上離して読む。
- 背筋を伸ばし、顔を傾けないで、左右の眼と本との距離を 同じにして読む。
- ゲームやパソコンを20分見たら休憩し、20秒間遠くを見て調節筋をリラックスさせる。
- 本のページをめくるたびに3~5秒間遠くを見る。
近視の治療について
将来、強度近視になって視力を脅かす眼の病気にならないよう近視の進行を抑えることが大事です。近視の原因はまだ、十分に解っていないので、近視の進行を完全に抑える治療法はまだ、ありません。しかし、以下のような近視を抑制する有効な方法がいくつかあります。詳しくはお尋ねください。
- 低濃度アトロピン点眼
- 累進メガネや多焦点コンタクトレンズの装用
- 1+2併用療法
- オルソケラトロジー
- 戸外で過ごす時間を延長
- クロセチン摂取(クチナシ、サフラン、サプリメント)



